Quedas é um dos problemas mais comuns e graves em idosos. Mais de um terço da população com idade superior a 65 anos caem anualmente e, em 50% destes casos, as quedas são recorrentes. Em geral, diversos fatores de risco interagem para desencadeá-las.
A maioria das quedas ocorre no domicílio (geralmente cozinha ou banheiro) e, tipicamente, acontece quando a pessoa está envolvida em atividades normais da vida diária. As quedas representam um marcador de saúde precária, bem como de declínio funcional, e podem ser o primeiro sintoma de uma doença aguda ou nova.
Aproximadamente 1 entre 10 quedas resulta em injúria grave, como fratura de quadril ou trauma crânio-encefálico. As quedas são responsáveis direta ou indiretamente por cerca de 10% das idas a emergências e por 6% das hospitalizações urgentes entre os idosos. Um terço das admissões em instituições de longa permanência são relacionadas a quedas.
O medo de cair não só pode provocar novas quedas, como também a redução do nível de independência e a auto-imposição de restrições a atividades. Entre os idosos que caem, 10 a 25% restringem suas atividades, o que pode resultar em declínio funcional.
Tipicamente, as quedas são multifatoriais e refletem o somatório de vários fatores de risco, os quais estão relacionados no Quadro 1 (fig. 1). O risco de queda aumenta consideravelmente à medida em que o número de tais fatores aumenta.

Quadro 1
Entre as medicações, os benzodiazepínicos (diazepan, bromazepan, lorazepan, etc), antidepressivos tricíclicos e inibidores da recaptação de serotonina, neurolépticos (haloperidol, clorpromazina) e anticonvulsivantes, além de anti-hipertensivos, têm sido os fármacos mais freqüentemente relacionados à ocorrência de quedas.
A incidência de quedas entre idosos hospitalizados é substancialmente maior e a história de internação permanece um fator de risco durante, no mínimo, 1 mês após a alta.
Todos os pacientes com mais de 65 anos, especialmente aqueles com fatores de risco, devem ser rastreados anualmente com perguntas específicas sobre quedas ou situações de quase queda. Duas quedas em um intervalo de 6 meses ou qualquer queda que provoque lesão grave devem motivar uma avaliação completa e intervenções em vários níveis. O Algoritmo 1 (fig. 2) sumariza as Diretrizes da Sociedade Americana de Geriatria para prevenção de quedas em idosos.
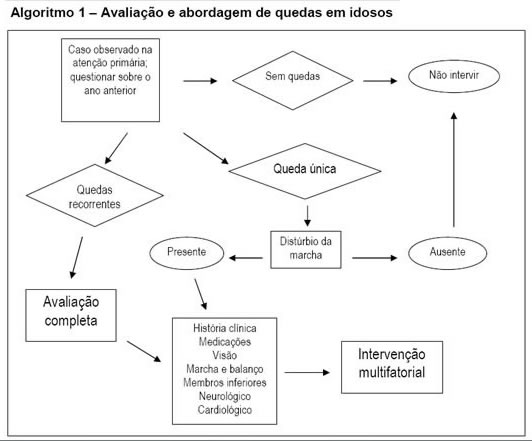
fig. 2
Para pacientes que apresentam quedas, componentes importantes na história clínica incluem a atividade do paciente durante o incidente, sintomas prodrômicos (lipotímia, desequilíbrio, tontura), além de onde e como a queda ocorreu. Perda de consciência pode sugerir hipotensão ortostática, doença cardíaca ou doenças neurológicas.
Informações sobre quedas prévias podem ajudar a identificar e eliminar fatores de risco para as quedas. Informações sobre medicações utilizadas devem ser coletadas, especialmente as medicações de risco elevado previamente citadas. Fatores ambientais que podem contribuir para quedas devem ser identificados. Questionamentos sobre iluminação do ambiente, mobília do domicílio, condições do piso e presença de corrimão ou barras de proteção podem trazer pistas importantes.
Aspectos importantes no exame físico de idosos com quedas incluem: avaliação de acuidade visual, da função vestibular (aplicar manobra de Romberg), avaliação cardiovascular (investigar hipotensão postural), análise de extremidades inferiores (pesquisar deformidades nos pés, artrose), além de avaliação neurológica e cognitiva. A observação da marcha e equilíbrio pode feita através da aplicação de um teste prático denominado Get up and GO (fig. 3).

fig. 3
Testes laboratoriais úteis na avaliação de idosos com quedas incluem: hemograma e eletrólitos, função renal e hepática, TSH/T4 livre, cortisol basal, vitamina B12, 25-OH vitamina D, além de sumário de urina. Outros testes, como estudos de neuroimagem, eletroencefalograma ou holter, devem ser reservados para pacientes nos quais uma anormalidade específica seja sugerida pela avaliação clínica.
Os objetivos da intervenção devem ser reduzir o risco de quedas, diminuir o risco de injúrias relacionadas a quedas, reduzir o medo de cair e promover a independência funcional.
Elemento fundamental na prevenção de quedas é a modificação do ambiente de risco em que o idoso vive. Medidas para adaptação do ambiente doméstico podem incluir: remoção ou fixação de tapetes, elevação da altura de cadeiras e sanitários, aplicação de tapete de borracha no local onde toma banho, uso de cadeiras com braços, colocação de corrimão nos banheiros, iluminação adequada do ambiente, aplicação de fitas em batentes e corrimão duplo em escadas. Deve-se manter objetos de uso diário em localização acessível ao nível do ombro, além de manter sempre o chão limpo e sem entulhos.
Programas de exercício para os idosos devem ser estimulados, inclusive treinamentos de força, resistência e equilíbrio. O Tai Chi é um método útil para o treinamento do equilíbrio. O retreinamento da marcha é também útil para orientar pacientes quanto ao equilíbrio correto e ao uso apropriado de dispositivos auxiliares, como bengalas e andadores.
Avaliação e acompanhamento pela fisioterapia devem ser recomendados aos pacientes que apresentam déficit de força. A consulta de fisioterapia deve abranger avaliação da marcha e exercícios de treinamento para aumentar a força dos membros inferiores.
Osteoporose deve ser sempre investigada e, quando presente, ser adequadamente tratada. Vários estudos têm evidenciado inclusive que a suplementação de vitamina D diminui o risco de quedas em idosos. O uso de protetores de quadril pode reduzir o risco de fraturas por quedas.
Por fim, é importante sempre revisar as medicações em uso e tentar eliminar a polifarmácia, em especial os medicamentos de maior risco. O tratamento das afecções associadas que predisponham um maior risco de quedas deve também ser almejado.
Daniel Gomes – Geriatra e Clínico
daniel.gomes@clinicaqualivida.com.br

