O aumento da expectativa de vida e o tabagismo concorrem para o crescimento da incidência de degeneração macular relacionada à idade entre os brasileiros, mas o problema permanece pouco conhecido da maioria
Um dos males mais freqüentes na lista das doenças diretamente relacionadas ao envelhecimento da população é a degeneração macular relacionada à idade, conhecida pela sigla DMRI. É a principal causa de cegueira irreversível entre pessoas mais velhas. Ela atinge 1/4 dos indivíduos com mais de 75 anos. Estima-se que 5 milhões de brasileiros sejam portadores da doença em pelo menos um olho. Destes, entre 500 mil e 800 mil desenvolverão a forma mais grave nos próximos anos. “Tenho vários pacientes com mais de 100 anos e todos têm degeneração macular relacionada à idade”, informa o oftalmologista Michel Eid Farah, professor adjunto livre-docente e orientador do curso de pós-graduação do Departamento de Oftalmologia da Universidade Federal de São Paulo (Unifesp). Apesar da gravidade e crescente incidência, a DMRI permanece pouco conhecida da maioria dos brasileiros. Parte desse desconhecimento deve ser tributada à falta de terapia efi caz para conter a doença até há pouco tempo. “Ao contrário do que acontece com outras morbidades envolvendo a visão, como catarata ou glaucoma, até recentemente não existiam alternativas efi cazes de tratamento para a DMRI”, explica Farah.
Com o surgimento de novas e promissoras possibilidades terapêuticas, além de
pesquisas clínicas que indicam caminhos mais seguros para a prevenção, os especialistas vêm colocando ênfase na difusão da informação e no auto-exame da
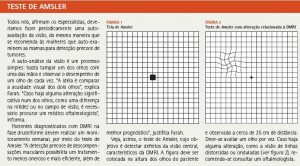
população, com o objetivo de incentivar o diagnóstico e o tratamento precoce da DMRI. “Infelizmente, a maioria dos pacientes chega ao consultório quando o segundo olho já está afetado”, diz Farah. “Geralmente, o paciente não percebe a alteração no primeiro olho, somente dá conta dela quando a doença acomete o segundo olho”, acrescenta. Essa lacuna na percepção de alterações visuais explica-se pela sobreposição do campo de visão entre os dois olhos. Em decorrência dessa característica da visão humana, a falha de um olho pode perfeitamente passar despercebida, já que o outro olho substitui a função.
Lixo celular
O termo degeneração aplica-se praticamente a todas as doenças da visão que surgem com o decorrer do tempo, à exceção das distrofi as, que têm origem hereditária. As degenerações da visão podem afetar indivíduos de todas as faixas etárias, por diversas causas, como alterações celulares na mácula e na retina. A DMRI, no entanto, é uma doença específica, com características próprias. Atinge a região central da retina, denominada mácula, responsável pela visão de detalhes, formas e cores e que tem acuidade máxima. A doença diminui essa acuidade visual, com prejuízo da capacidade de distinguir a forma de objetos e letras. “As queixas mais freqüentes são a perda da nitidez e a distorção das imagens”, diz Farah. O primeiro sinal clínico da DMRI é a presença de drusas, pontos branco-amarelados localizados nas últimas camadas da retina. “O metabolismo da retina é muito intenso e produz uma grande quantidade de catabólitos (lixo celular)”, explica Farah.
“Falhas no metabolismo ou uma produção excessiva desse lixo celular provocam o acúmulo de substâncias oxidantes entre o epitélio pigmentado e a membrana de Bruch, levando à formação das drusas”, informa. Esse quadro inicial da doença, geralmente assintomático, pode evoluir tanto para uma forma mais branda, denominada atrófi ca ou seca, como para uma versão mais agressiva, chamada exsudativa, ou úmida. A DMRI seca, caracterizada pela presença das drusas, representa 85% dos casos. Tem evolução lenta e acarreta principalmente a perda da nitidez da visão, mas com pouca distorção das imagens. A versão úmida caracterizada pela neovascularização das últimas camadas da retina apresenta pior prognóstico. Ela evolui rapidamente, em dias ou semanas, causando perda acentuada da nitidez e muita distorção visual.
Fumantes em risco
Idade e histórico familiar estão entre os principais fatores de risco da DMRI. “Admite-se uma infl uência genética, porém muito variável, de penetrância incompleta”, afirma Farah. Estudo realizado com 1.466 pacientes pelo Tufts – New England Medical Center, de Boston (EUA), apontou a DMRI relacionada aos genes CFH Y402H e LOC387715. As chances de desenvolver a doença são 2,6 vezes maiores para quem tem o gene CFH e 4,1 vezes para os portadores do gene LOC387715. Sabe-se, ainda, que a doença tem maior incidência em pessoas do sexo feminino, brancas e de olhos claros. Fatores ambientais, como o tabagismo, aumentam as probabilidades de desenvolver a doença. O fumo, aliás, é o único fator de risco cientificamente comprovado da DMRI. Uma pesquisa realizada pela Universidade de Wisconsin, publicada no Archives of Ophthalmology, confirmou que os fumantes têm maiores chances de desenvolver a doença.
Participaram do estudo 5 mil pessoas com idades entre 43 e 84 anos. Elas foram examinadas entre 1990 e 1998 e reexaminadas em intervalos de cinco anos, depois disso, ao longo de 15 anos. Os tabagistas tiveram 47% mais chances de apresentar a doença. Os fumantes também desenvolveram a doença mais cedo e sua progressão foi mais rápida. O risco para ex-fumantes é maior do que para aqueles que nunca fumaram, embora as chances diminuam, principalmente nove ou dez anos após o abandono do cigarro. Outros fatores de risco prováveis, ainda sem comprovação, são a hipertensão arterial, os altos níveis de colesterol e triglicérides e uma dieta pobre em antioxidantes. “Sobre o tema dos fatores de risco ambientais da DMRI, há muito mais controvérsia do que certeza”, adverte Farah.
Mudança de hábitos
As alternativas terapêuticas para a DMRI variam de acordo com a etapa e o tipo da doença. Para os pacientes do tipo atrófico, na fase druseiforme, uma forma que ainda não dispõe de tratamento consagrado, a recomendação é adotar hábitos que possam retardar a progressão da doença, como a utilização de óculos com filtro para proteção dos raios ultravioleta, o abandono do cigarro e a adesão a uma dieta pobre em gorduras. O famoso estudo AREDS (Age-Related Eye Disease Study), realizado nos Estados Unidos com 3.640 pacientes, que foram acompanhados durante dez anos para avaliação de vários fatores relacionados a doenças oculares, chegou à conclusão de que uma dieta rica em micronutrientes, como ômega 3, vitamina A, vitamina E, selênio, zinco e betacaroteno, é importante na prevenção e no tratamento da DMRI. “A suplementação alimentar com esses micronutrientes diminui em 25% a chance de o paciente que teve um olho afetado ter o segundo olho atingido pela doença”, informa Farah.
Alguns estudos sugerem, ainda, que a luteína e a zeaxantina, carotenóides presentes nas frutas e nos legumes amarelo-alaranjados e nos vegetais verde-escuros, têm a capacidade de aumentar a concentração e a densidade do pigmento macular, com potencial benefício para pacientes de DMRI. A suplementação dietética, no entanto, não está indicada para todos os casos. Um estudo mostrou que o betacaroteno pode incrementar em 17% o risco de câncer de pulmão em fumantes. Altas doses de vitamina E estão associadas a um aumento do risco de morte por colapso coronariano entre pacientes diabéticos ou portadores de doenças cardíacas. Por isso, frisa Farah, “é importante que pacientes com DMRI na fase druseiforme realizem acompanhamento regular com o oftalmologista”.
Novas terapias
As alternativas de tratamento dos pacientes que desenvolvem a versão mais grave da DMRI, na forma exsudativa, vêm se ampliando nos últimos anos. A terapia fotodinâmica com verteporfina é uma delas. Consiste na administração intravenosa de um agente fotossensibilizante, seguido da aplicação de luz, para desencadear uma reação fotoquímica capaz de realizar uma trombose da trama neovascular. Mais recentes, e mais promissoras, são as terapias angiogênicas intravítreas. O tratamento é realizado por meio da aplicação de injeções de agentes angiogênicos diretamente no vítreo, com o objetivo de reduzir efeitos adversos ligados à administração sistêmica. O primeiro agente intravítreo aprovado pelo Food and Drug Administration (FDA) para o tratamento da DMRI neovascular foi o pegaptanibe. O agente, no entanto, apresentou resultados limitados quanto à melhoria da acuidade visual dos pacientes.
Hoje, as terapias mais utilizadas para a DMRI úmida são as injeções intravítreas de ranibizumabe e bevacizumabe. O ranibizumabe é um fragmento de “anticorpo monoclonal” recombinante humanizado. Quando utilizado em administrações mensais,
é capaz de inibir o fator de crescimento endotelial vascular (VEGF). Uma pesquisa realizada em 2006 mostrou que 33% dos pacientes com DMRI neovascular tratados com ranibizumabe, por um período de dois anos, recuperaram a visão de 15 letras ou mais, contra apenas 3,8% do grupo de controle.
Cautela
Mais recentemente, as terapias intravítreas para DMRI neovascular passaram a incluir o bevacizumabe, outro anticorpo monoclonal para o VEGF, usado via intravenosa no tratamento do câncer. Alguns estudos, baseados em relatórios de milhares de centros oftalmológicos, em vários países, mostraram que o uso do bevacizumabe apresenta incremento da acuidade visual semelhante ao obtido com o ranibizumabe. A diferença entre os dois agentes, ao que parece, corresponde basicamente ao custo: a dose de ranibizumabe custa aproximadamente 1.950 dólares, enquanto a dose de bevacizumabe custa 30 dólares. Para comparar a eficácia e a segurança dos dois agentes, o National Eye Institute (EUA) iniciou um estudo clínico multicêntrico randomizado.
Apesar de animadoras, as alternativas terapêuticas para o tratamento DMRI úmida ainda exigem cautela. Em 2007, a Organização Mundial da Saúde (OMS) divulgou um alerta aos profissionais de saúde relacionando o uso do ranibizumabe injetável a uma incidência significativamente maior de eventos tromboembólicos. Mais estudos são necessários.
Fonte: Por Alice Giraldi, www.revistapesquisamedica.com.br